Когда рак побеждает
- GoTreatCancer

- 3 мар. 2025 г.
- 9 мин. чтения
Рак — это болезнь, которая может иметь разный исход. В одних случаях лечение эффективно, пациент достигает ремиссии и живёт полноценной жизнью. В других — опухоль оказывается агрессивной, не поддаётся терапии или обнаруживается слишком поздно.

Что происходит, когда все возможности лечения уже исчерпаны, а рак продолжает развиваться? Начинается завершающий этап жизни для онкопациента, когда усилия врачей и близких будут направлены не на излечение человека от болезни, а на контроль его симптомов и обеспечение ему комфортных жизни и ухода из нее.
Для многих пациентов и их близких этот этап становится особенно сложным, ведь он сопряжён не только с ухудшением физического состояния, но и с психологическими, социальными и этическими вопросами. Что происходит с организмом, когда рак выходит из-под контроля? Как проходит этот период, и какую помощь могут получить пациенты?
Последняя стадия рака: что происходит с телом?
Когда болезнь заходит слишком далеко, опухоль начинает серьёзно воздействовать на организм. В зависимости от типа рака и поражённых органов симптомы могут отличаться, но есть несколько общих механизмов, которые развиваются у большинства пациентов. Давайте их рассмотрим.
Опухоль продолжает расти и разрушает окружающие ткани
Иногда бывает так, что все методы лечения, которые пробуют врачи, не действуют на онкоболезнь, и рак перестаёт отвечать на химиотерапию, лучевую терапию и другие методы терапии. Опухоль не то, что не уменьшается под воздействием лечения, но продолжает расти, увеличивается количество и размер метастазов, ухудшается состояние пациента.
Опухоль и ее метастазы разрастаются, сдавливают окружающие органы и сосуды, прорастают в соседние ткани. Это может приводить к сильным болям, кровотечениям, затруднению дыхания и другим серьёзным последствиям. Например:
Если метастазами сильно поражены лёгкие или плевра, у пациента может возникнуть одышка, скопление жидкости вокруг легких (гидроторакс) кашель, ощущение нехватки воздуха.
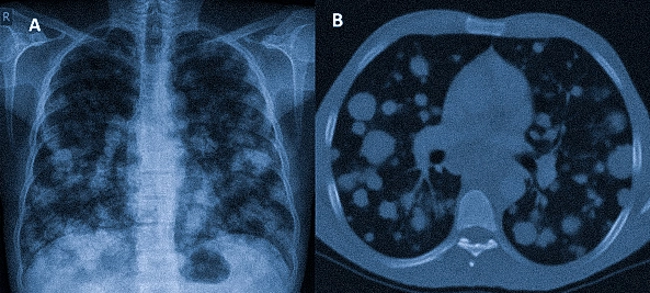
на снимках: множественные метастазы в легких Если опухоль разрослась в кишечнике, возможна кишечная непроходимость, когда нарушается прохождение каловых масс по кишке, сильные боли в животе, интоксикация.

на снимках: опухоль в подвздошной кишке, которая предположительно вызвала кишечную непроходимость. Источник При поражении метастазами головного мозга могут возникать судороги, потеря сознания, потеря памяти, снижение интеллекта, нарушение зрения, речи, координации и так далее. Появление симптомов в данном случае зависит от того, в какой части головного мозга появились метастазы и какие функции головного мозга они нарушают.

на снимках: множественные метастазы в головном мозге. Источник Если страдает печень, может развиться желтуха, интоксикация, скопление жидкости в брюшной полости (асцит).

на снимке: множественные метастазы в печени (стрелками обозначены самые крупные очаги). Источник Метастазы в костях могут вызвать боли, хрупкость костей, переломы даже при минимальных нагрузках.

на снимках: множественные метастазы в костях скелета.
Рак, не поддающийся лечению действует агрессивно, буквально занимая место здоровых органов и тканей организма. Метастазы нарушают работу жизненно важных органов, постепенно приводя к их отказу.
Кахексия – раковое истощение
На поздних стадиях у пациентов развивается онкологическая кахексия – крайняя степень истощения. Это состояние отличается не просто потерей веса, мышечной и жировой тканей, а глубокой дистрофией организма.
Из за того, что опухоль и ее метастазы поглощают огромное количество питательных веществ, поступающих в организм, собственные органы и ткани человека не получают достаточно питания. Организм перестаёт получать энергию, так как опухоль «забирает» все ресурсы на себя.
Человек теряет подкожный жир и мышцы, кожа становится сухой, натянутой, внутренние органы страдают от недостатка питательных веществ. В связи с тем, что опухоль поглощает все больше и больше "топлива", организм человека сначала начинает использовать питательные вещества из запасов, а после переходит на "аварийные" способы получения питания, создавая глюкозу практически из собственных тканей. Происходит атрофия внутренних органов, нарушается обмен веществ.
При кахексии пациент перестаёт чувствовать голод, у него отсутствует желание есть, даже если близкие уговаривают его питаться. Важно понимать, что это не каприз, а естественный процесс, связанный с нарушением метаболизма.
Тем не менее, питание при далеко зашедших раковых процессах, очень важно. Важно, чтобы пациент мог получать высококалорийное и сбалансированное питание, которое легко усваивается и переваривается, не стоит бояться использовать белковые и калорийные добавки для питания (мы подготовим материалы на эту тему). В случае, если человек не может питаться самостоятельно из за тяжести состояния, можно перевести его на парентеральное (внутривенное) питание.
Терминальная гипоксия – нехватка кислорода
Терминальная гипоксия — это состояние крайнего кислородного голодания тканей, которое развивается у пациентов с запущенной стадией рака. Она возникает на финальном этапе жизни, когда организм уже не может обеспечивать нормальное снабжение органов кислородом из-за прогрессирования болезни.
Терминальная гипоксия — одна из главных причин страданий у тяжелобольных пациентов, особенно при метастатическом поражении лёгких, печени, головного мозга или сердечно-сосудистой системы. Это состояние требует хорошего паллиативного ухода, чтобы снизить дискомфорт и обеспечить пациенту максимально комфортные последние дни.
Гипоксия (недостаток кислорода) может развиваться у онкологических пациентов по нескольким механизмам.
Метастазы в лёгкие и дыхательная недостаточность
Опухоль в лёгких блокирует дыхательные пути или разрушает дыхательные структуры. Также может развиться гидроторакс (скопление жидкости вокруг легких, из-за чего лёгкие перестают полноценно работать. Если метастазами поражены диафрагма или дыхаельные мышцы, процесс вдоха и выдоха становится неэффективным.
Анемия и нарушение кроветворения
Многие онкологические пациенты страдают от раковой анемии, вызванной недостатком эритроцитов (клеток, переносящих кислород). При поражении костного мозга (метастазы или влияние химиотерапии) выработка эритроцитов резко падает, что усугубляет кислородное голодание.
Поражение сосудов метастазами
Раковые клетки могут проникать в сосуды, перекрывая кровоток в жизненно важных органах. В печени, почках, сердце формируются метастатические опухоли, которые ухудшают их работу.
Поражение головного мозга и дыхательного центра
При опухоли головного мозга или метастазах в мозг нарушается контроль дыхания. Пациент может испытывать остановки дыхания или неадекватные дыхательные ритмы.
Общее истощение организма (кахексия)
На последней стадии рака мышцы, включая дыхательные, теряют тонус. Пациент становится слишком слабым, чтобы глубоко и, следовательно, эффективно дышать.
Когда ткани перестают получать достаточное количество кислорода, это вызывает различные симптомы, которые нарастают постепенно:
Изменение цвета кожи (цианоз). Губы, кончики пальцев, ушные раковины приобретают синюшный оттенок. Кожа становится бледной, с землистым оттенком.
Тяжёлое, затрудненное дыхание. Дыхание становится глубоким, редким или, наоборот, поверхностным и частым. Появляются хрипы и «булькающий» звук при вдохе и выдохе. Может развиться дыхание Чейна-Стокса – чередование глубоких вдохов с паузами, за которыми следует серия частых вдохов.
Чувство удушья, паника. У некоторых пациентов перед смертью развивается чувство нехватки воздуха, тревожность, страх удушья. Они могут пытаться ловить воздух ртом, что создаёт эффект «рыбьего дыхания».
Неврологические симптомы. Из-за недостатка кислорода снижается сознание. Сначала появляются заторможенность, потеря ориентации. Затем – глубокий сон, кома. Могут возникать судороги и неконтролируемые движения.
Слабость, потеря сил. Пациент почти не двигается, не может говорить, а его организм экономит последние запасы энергии.
Нарушение сердечного ритма. Пульс становится редким и слабым (брадикардия).
Так как на этом этапе болезнь необратима, приоритетом для врачей и близких пациента с терминальной гипоксией становится не противоопухолевое лечение, а максимальное облегчение состояния пациента.
Этого можно достичь следующими способами:
Обезболивание и седация. Если пациент испытывает ощущение удушья, тревогу, панику, могут назначаться успокоительные и противотревожные препараты (например, диазепам, лоразепам). При сильной боли назначаются комплексные схемы обезболивания, включающие в себя в том числе полунаркотические и наркотические анальгетики.
Кислородная терапия. Иногда кислород через маску может облегчить симптомы гипоксии. Однако в терминальной стадии гипоксия вызвана не только нехваткой кислорода, но и нарушением его усвоения, поэтому кислородотерапия не всегда эффективна.
Удаление мокроты и жидкости из легких. Можно изменить положение тела пациента (слегка приподнять голову, повернуть на бок). В некоторых случаях используются муколитики (амброксол) или аспирация мокроты специальными вакуумными отсосами. Если у пациента собирается жидкость вокруг легких, ее удаляют хирургическим путем: ставят дренажную трубку в полость, где скапливается жидкость и по этой трубке жидкость из плевральной полости, удаляется наружу. Это существенно облегчает процесс дыхания. так как жидкость перестает сдавливать легкие.
Обеспечение комфортных условий. Это очень важно в комплексном уходе за терминальным онкопациентом. Важно убрать яркий свет, устранить громкие звуки, которые могут раздражать человека. Необходимо увлажнять губы пациента, чтобы предотвратить сухость во рту и неприятные ощущения. Можно держать пациента за руку, говорить с ним – даже если он не отвечает: это также создает комфортную атмосферу и помогает успокоению и снижению стресса у уходящего человека.
Болевой синдром
Одним из самых пугающих проявлений онкологической терминальной стадии являются боли. Она может быть непрерывной, изматывающей, нарушающей сон, аппетит и способность двигаться. Важно понимать, какие бывают виды боли, почему она возникает и как её можно эффективно купировать, чтобы пациент не страдал
В терминальной стадии рак поражает нервы, кости, внутренние органы, вызывая разные типы боли. В этот период опухоль не поддаётся лечению, и цель врачей — облегчение страданий пациента. Есть несколько основных механизмов развития боли у онкопациентов:
Прямое сдавливание опухолью нервов, костей и органов. Опухоль прорастает в мягкие ткани, растягивая их. Метастазы в костях вызывают разрушение костной ткани, что приводит к интенсивным болям. Прорастание опухоли в нервы вызывает нейропатическую (жгучую, стреляющую) боль.
Воспаление и отёк тканей. Опухоль вызывает хроническое воспаление, отёк и сдавливание тканей. Это усиливает болевые ощущения, делает их ноющими, распирающими.
Кислородное голодание тканей (ишемия). Из-за нарушения кровоснабжения органы начинают страдать от нехватки кислорода, что приводит к боли. Особенно сильна висцеральная боль (боль внутри), если поражены печень, кишечник, лёгкие.
Повышенная чувствительность нервов. Организм включает механизмы гиперчувствительности, из-за чего даже лёгкие прикосновения или изменения положения тела вызывают боль.
Для оценки степени боли врачи используют различные шкалы и опросники, например, визуальную аналоговую шкалу (ВАШ), где пациент оценивает свою боль от 0 до 10:

Пациентам с болью 7–10 необходимы мощные обезболивающие средства (например, опиоиды).
Правильный контроль боли — это не только облегчение страданий, но и возможность пациента сохранить активность, сон и лучшее качество жизни.
Очень важно индивидуально подходить к контролю боли. Основные подходы к обезболиванию опираются на персонализированный план, который учитывает:
Интенсивность и тип боли
Способ применения лекарств (таблетки, пластыри, инъекции).
Комбинацию препаратов (обезболивающие + вспомогательная терапия).
Эффективное обезболивание — это процесс, который требует корректировки доз, смены препаратов и наблюдения за побочными эффектами. Мы подготовим отдельный пост о том, как контролируется и купируется боль у онкологических пациентов.
Документальные и социальные моменты терминальной стадии онкоболезни.
Перевод пациента в четвёртую клиническую группу – это формальный процесс, который проводится, когда стандартное лечение уже не способно контролировать прогрессирование рака, а цель терапии смещается на облегчение симптомов и улучшение качества жизни. Этот процесс оформляется официально и включает несколько этапов, на каждом из которых задействованы различные специалисты.
Прежде всего, лечащий врач-онколог проводит всестороннее обследование пациента. Это включает:
Анализ истории болезни: Изучаются динамика заболевания, результаты предыдущих исследований, реакция на лечение.
Физикальное обследование: Оцениваются общее состояние, уровень болевого синдрома, наличие метастазов, показатели жизненно важных функций.
Инструментальные исследования: Выполняются, при необходимости, дополнительные исследования (КТ, МРТ, УЗИ, анализы крови), позволяющие объективно оценить как рак реагировал на лечение, и состояние органов.
Решение о переводе пациента в четвёртую клиническую группу принимается не одним врачом, а командой специалистов. Обычно в консилиуме участвуют:
Лечащий онколог,
Хирург (если проводились операции),
Радиолог,
Паллиативный врач,
Иногда – специалисты по химиотерапии или иммунотерапии.
На консилиуме обсуждают результаты обследования, анализируют динамику болезни и определяют, что активное лечение уже не приносит положительного эффекта, а симптомы становятся доминирующей проблемой.
После того как консилиум единогласно решает, что пациент подходит под критерии четвёртой клинической группы, происходит официальное оформление перевода. Этот процесс включает:
Запись в медицинской документации: В истории болезни или медицинской карте фиксируется решение о переводе в 4-ю группу, описываются все клинические данные, подтверждающие терминальную стадию.
Подготовка заключения консилиума: Документальное подтверждение, которое подписывают все участвующие специалисты. Это заключение является основанием для последующих действий.
Оформление инвалидности: Если состояние пациента требует оформления первой группы инвалидности, проводится медико-социальная экспертиза (известная, как МСЭ или МРЭК), где на основании медицинского заключения подтверждают необходимость паллиативного ухода и социальную поддержку.
Официальное оформление перевода в 4-ю клиническую группу дает пациенту возможность получать паллиативную помощь на дому или в хосписе:
Паллиативная помощь: Пациенту назначается схема симптоматического лечения, которая может включать мощные обезболивающие препараты, медикаменты для облегчения дыхания, противорвотные средства и прочее. Далее эту схему может контролировать или корректировать или специалист по паллиативному уходу, или общий врач в поликлинике по месту жительства.
Хосписное обслуживание: Если состояние требует постоянного медицинского ухода, пациента направляют в хоспис или организуют паллиативный уход на дому. Это помогает обеспечить круглосуточную поддержку, снизить болевой синдром и улучшить качество жизни в последние дни. Направление в хоспис оформляет или лечащий врач-онколог, или врач паллиативной терапии, или общий врач в поликлинике. Однако, не всегда есть возможность госпитализироваться в хоспис сразу же: иногда необходимо дождаться места в учреждении.
Важное для близких
Когда рак побеждает, самое главное – облегчить страдания пациента и сделать его последние дни как можно более комфортными. Очень важно помнить, что комфортный уход из жизни состоит из нескольких важных этапов:
Обезболивание и контроль симптомов: необходимо следить, чтобы пациент не испытывал боли и других нежелательных проявлений болезни, своевременно давать препараты и быть на связи с медицинскими учреждениями, которые могут оказать помощь в случае, если симптомы ухудшаются или появляются новые.
Эмоциональная поддержка: очень важно разговаривать с вашим близким, слушать его, держать за руку, даже если человек уже не может ответить. Все это тяжело, но дает возможность онкобольному человеку до последнего ощущать себя окруженным любовью.
Физический комфорт: нужно менять положение онкобольного человека в постели, помогать с гигиеной, приемом воды и пищи, увлажнять ему губы, следить за его дыханием и комфортной атмосферой вокруг.
Соблюдение пожеланий пациента: если человек хочет остаться дома, важно организовать комфортный уход, слушать его просьбы, быть терпеливым.
Бережное отношение к себе: ухаживая за онкобольным человеком, вы проходите через огромный стресс. Не забывайте о своих эмоциях, не замыкайтесь в себе, говорите о том, что вам болит или вас беспокоит. Обратитесь за помощью к психологу, если ощущаете в этом необходимость. Пишите заметки, дневники, заведите блог: все, что может помочь вам "выговориться" и снять внутреннее напряжение. Не пренебрегайте режимом дня, питанием, прогулками на свежем воздухе. Вы делаете огромное дело, заботясь о своем близком человеке, но не забывайте и о себе.
Многие боятся говорить о смерти, но иногда онкопациенту важно обсудить свои страхи и попрощаться.
Главное – быть рядом и дать понять, что он не один.
Проект GoTreatCancer предоставит онкопациентам личных помощников, с которыми можно обсудить любые проблемы и вопросы, связанные с уходом за терминальным онкобольным, а также даст возможность проконсультироваться с онкологами, паллиативными специалистами и психологами. Для получения этой помощи, оставьте заявку по этой ссылке


